Chirurgie Orthognathique – Éducation thérapeutique
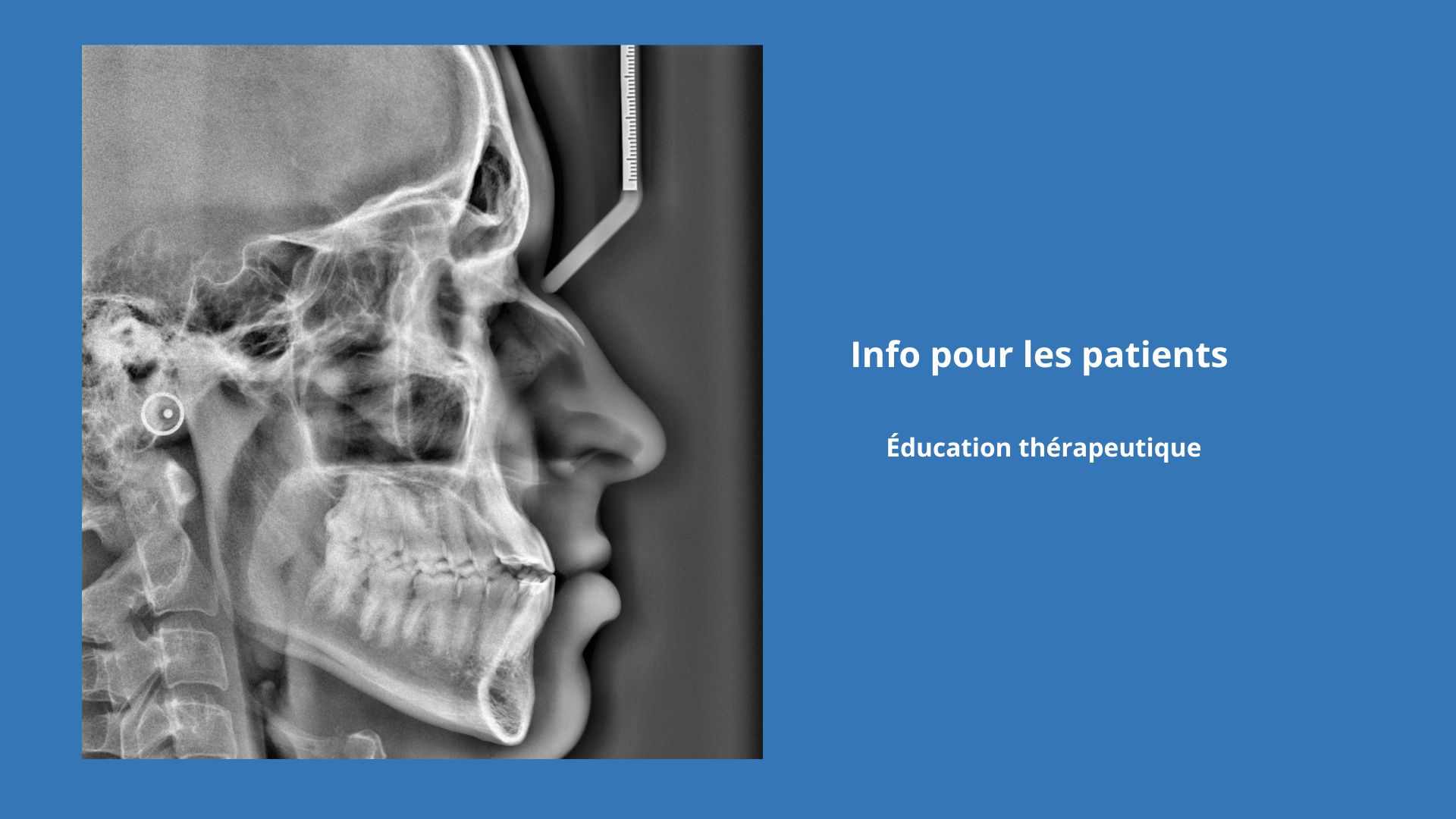
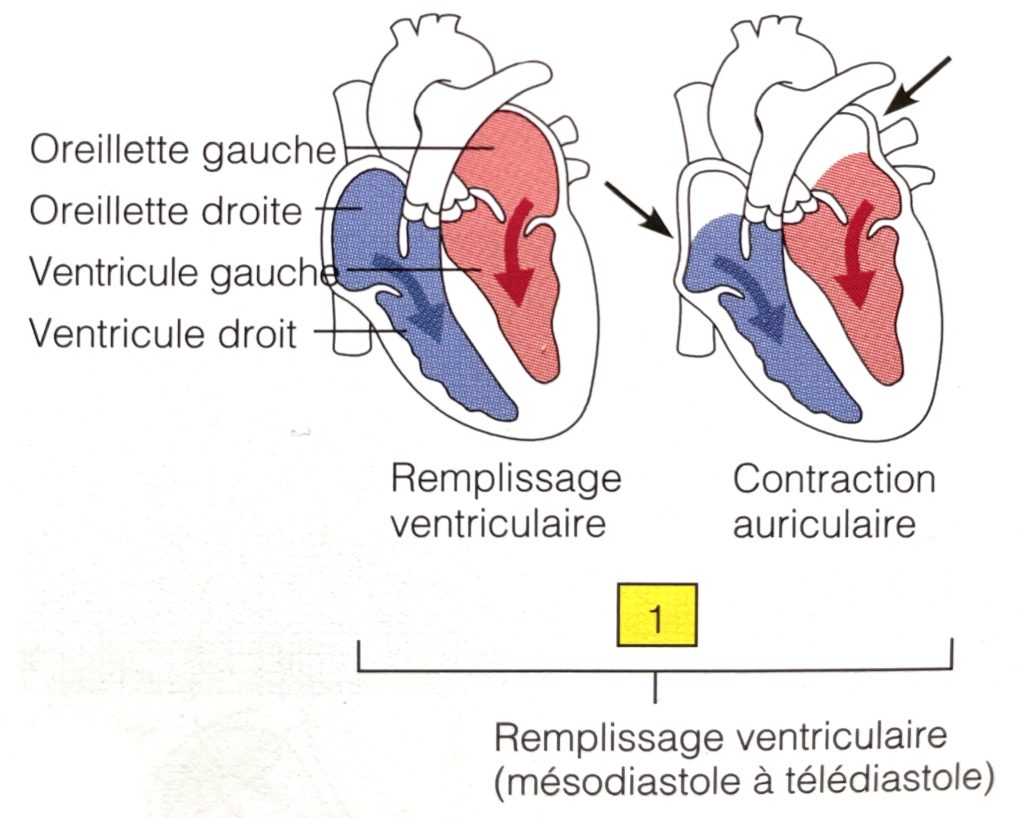
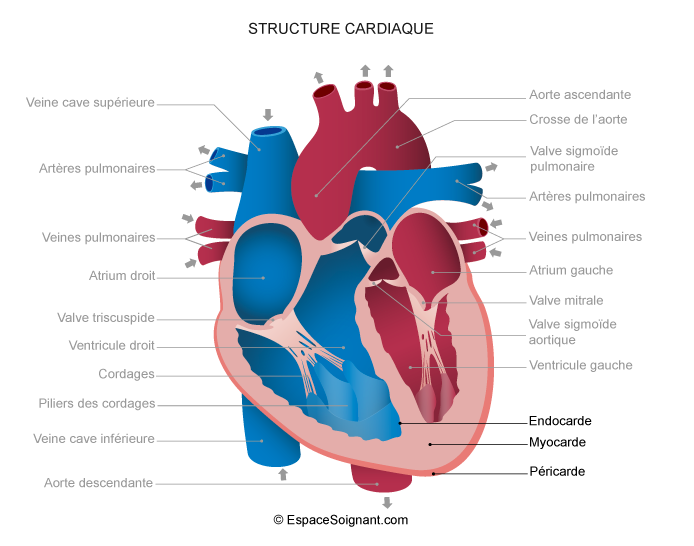
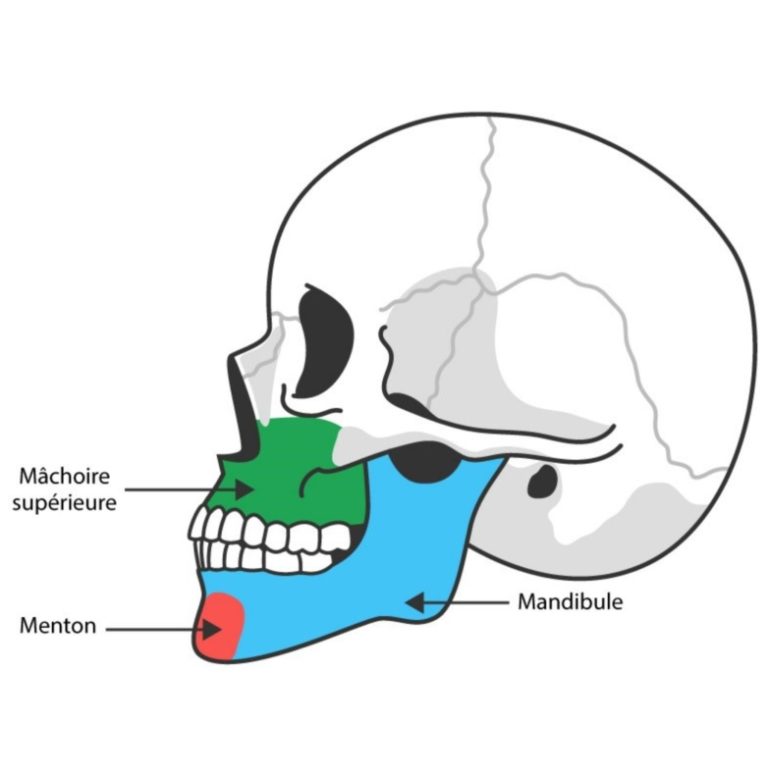
Cette chirurgie correspond à la correction des malformations maxillo-mandibulaires et des dysmorphoses. Dans le cadre des chirurgies orthognathique, on observe des ostéotomies maxillaire, mandibulaire, du menton (génioplastie) et d’autres actes chirurgicaux.
Quelques définitions :
Le maxillaire : correspond à la partie supérieure de la mâchoire
La mandibule : correspond à la partie inférieure de la mâchoire
Dysmorphose : c’est un terme médical qui désigne une anomalie de la forme d’une partie du corps.
Ostéotomie : intervention chirurgicale consistant à couper et/ou remodeler un os, pour corriger une déformation ou un désalignement, dans le but de rééquilibrer les contraintes sur une articulations.
La génioplastie correspond à l’ostéotomie du menton.
En physiothérapie maxillo-faciale, le terme parafonctions désigne tous les comportements moteurs involontaires ou habituels de la bouche, de la mâchoire ou de la langue qui ne servent pas à des fonctions physiologiques normales (manger, parler, respirer, déglutir). Ce sont donc des mauvaises habitudes oro-faciales.
Voici quelques exemples de parafonctions qu’il faudra avoir éliminer avant la chirurgie :
- Serrer les dents en journée (clenching)
- Grincer des dents (bruxisme, surtout nocturne)
- Pression excessive de la langue contre les dents
- Mordillement des lèvres, joues, stylos, ongles (onychophagie)
- Positionnement non physiologique de la langue (ex. langue basse)
- Succion non nutritive (doigt, objet)
- Respiration buccale (selon le contexte)
- Hyperactivité des muscles faciaux (grimaces, crispations)
Objectif d’une chirurgie orthognathique :
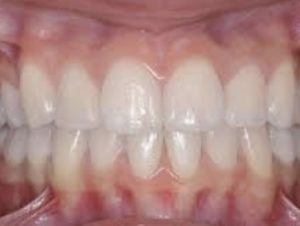
Le but de l’ostéotomie de la face est de récupérer la fonction. On cherche à récupérer un articuler le plus correct possible, sans compromettre l’équilibre de la face. Notre objectif est donc une occlusion dentaire la plus correcte possible.
Au repos les dents ne se touchent pas, la mâchoire est relâchée, les lèvres fermées et détendues. Enfin la pointe de la langue est au palais permettant ainsi une respiration nasale. La langue ne doit pas toucher les dents.
À quoi s’attendre en post-chirurgical:
La chirurgie orthognathique peut modifier le visage de façon significative. Cela peut avoir un impact psychologique non négligeable. Il est donc important d’en parler avec son chirurgien et de se faire accompagner au niveau psychologique dès la début de la prise en charge.
Toutes les chirurgies de la face représentent un gros traumatisme des muscles car on décolle les muscles de l’os. Il faut donc s’attendre a un oedème post-opératoire plus ou moins important, qui devrait être à son maximum à J2-J3.
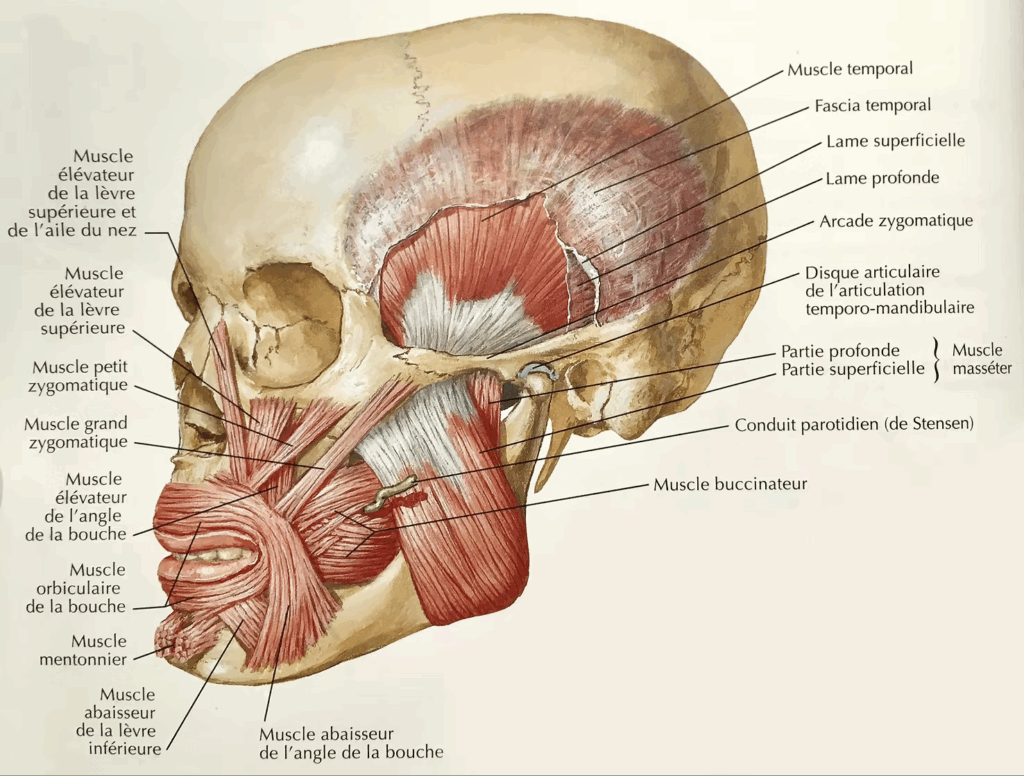
Lorsque l’on effectue une ostéotomie de la mandibule, on observe la plupart du temps une parésie, c’est-à-dire une perte de sensibilité post-opératoire, dont la récupération dans le temps est variable surtout en fonction de l’âge.
Lors de l’ostéotomie de la mandibule en observe une perte de sensibilité au niveau de la lèvre, du menton et de toutes les dents, on peut aussi observer une perte de sensibilité du palais si ce dernier a été touché durant la chirurgie.
En post-opératoire, la mâchoire est insensible au début. On met donc des élastiques pour guider le patient dans la position. Ces élastiques aident pour le mouvement. Souvent on les applique les deux premières semaines. On peut retirer les élastiques pour les soins d’hygiène, et pour la physio, sauf cas particulier, qui sera spécifié par le chirurgien. Le temps de port des élastiques sera déterminé par le chirurgien en fonction de la chirurgie effectuée et de l’évolution du patient.
En cas de chirurgie haute il y a interdiction du mouchage pendant trois à quatre semaines.
Les suites opératoires :
- Œdème
- Hypoesthésie = perdre de sensibilité
- Blocage
- Inconfort
- Peur
La récupération va dépendre de l’âge, l’aide, la motivation…
Les premières choses à faire les jours suivants l’opération :
En post-opératoire, il faudra travailler les muscles pour éviter de garder un trismus. Un trismus est une contraction des muscles masticateurs, rendant difficile, l’ouverture de la bouche. Cet élément est à voir avec votre physiothérapeute. Sans connaissance, ni thérapeute pour vous diriger, penser simplement à détendre votre mâchoire, et éviter toute crispation. Dans un premier temps chercher à vous reposer et à lutter contre la douleur.
Prévoyez avant votre opération un ou plusieurs rdv pré-opératoires chez votre physiothérapeute dont le but sera :
- Faire un bilan pré-opératoire
- Répondre autant que possible à vos questions
- Explication de la biomécanique maxillo-faciale
- Explication des objectifs post-opératoires
- Présenter les différents exercices à mettre en place directement après l’opération, ainsi que diverses consignes
Suite opératoire :
- Prise de médicaments antalgiques
- Glace
- Bain de bouche antiseptique
- Brossage dentaire (l’hygiène doit être irréprochable)
- Blocage mandibule maxillaire.
- Interdiction de mouchage en cas d’ostéotomie maxillaire
- Alimentation liquide puis molle pour le confort et la gestion musculaire
Remarque : Ne pas utiliser de paille. Pour utiliser une paille il faut une force d’aspiration, d’où le fait qu’il est préférable d’utiliser une cuillère.

Consignes postopératoires :
- Glace au niveau de la face
- Utilisation d’un corps gras (type Vaseline) pendant cinq à sept jours
- Position de coucher, redressée jusqu’à disparition de l’œdème. Ce dernier est mobilisable par la pesanteur, voilà pourquoi il faut dormir au 3/4 redressé avec la tête axée.
- Respirer par le nez.
- Travail de mobilité faciale
- Travail d’ouverture buccale, mobilité mandibulaire
- Modifier l’alimentation d’abord liquide
- Hygiène irréprochable !!
- Gestion des élastiques : savoir enlever et remettre les élastiques
- Mouchage comme une princesse 👸. Si on le fait comme un éléphant 🐘 , on risque un œdème sous orbitaire
- Interdiction de fumer et de se droguer
- Éviter les parafonctions
Post opératoire immédiat : J0-J3
Le maximum du gonflement s’observe à partir de J2
- Alimentation liquide
- Interdiction : pas de tabac ni drogue
- Ne pas mâcher
- Attention de se moucher délicatement !
- Corps gras (Vaseline)
- Glace
- Auto-rééducation active
- Hygiène
- Mobilisation faciale active : Prononcer : CHOU, X, A, U.
- Tirer délicatement la langue devant, sur le côté.
- Léchage
- Mordillage des lèvres
- Éviter les parafonction
- Ne pas ouvrir grand la bouche
- Marcher – Pas de sport
Phase 1 : post opératoire précoce J3-J21
- Alimentation liquide
- Interdiction : pas de tabac ni drogue
- Ne pas mâcher
- Ne pas se moucher fort
- Surveiller votre articuler dentaire
- L’hygiène dentaire doit être irréprochable
- Éviter les parafonctions
- Ne pas ouvrir grand la bouche
- Crème solaire sur les cicatrices. Il existe des sticks, qui permettent facilement l’application de crème solaire plusieurs fois par jour.
- Continuer de bouger. Marcher au minimum 30min par jour. Les activités reprises ne doivent pas engendrer de tensions importantes au niveau du visage, des cervicales ou de la gorge.
Consignes d’auto-rééducation phase 1 : toutes les heures
- Travail articulaire en actif
- Bien mobiliser la langue à l’intérieur de la bouche
- Mobilisation faciale active : Prononcer : CHOU, X, A, U.
- Tirer la langue devant, sur le côté
- Balayage du palais
- Bouger la langue dans la boîte de la langue
Les exercices actifs ne doivent pas prendre de temps mais être répétés très fréquemment. L’intensité des exercices et l’amplitude recherchée sera donné par le physiothérapeute en fonction des capacités et des objectifs du patients.
- Automassage
- Piston : appui de la pointe de la langue au palais 3s puis 3s de repos
- Marcher
Phase 2 : J21-3mois
On passe d’une alimentation liquide à une alimentation plus épaisse.
À la 6ème semaine on va commencer à mastiquer sur quelque chose de tendre.
À 3 mois on doit retrouver une mastication normale. Les patients avec des pertes d’amplitudes ce sont souvent des patients qui ne mastiquent pas.
On recherche une augmentation de la mobilité durant le exercices actif.
Durant cette phase il y aura une adaptation des exercices par le physiothérapeutes en fonction des capacités et des objectifs du patients.
Le suivi physiothérapeutique est discuté en fonction de l’évolution du patient.
Dernière phase : phase de consolidation : + de 3 mois
A 3 mois le fonctionnement de votre mâchoire est devenu totalement fonctionnel. La consolidation continue mais vous pouvez reprendre vos activités sans limitations. Pour une consolidation complète comptez 9-12 mois. Le délai estimé est toujours individuel (âge, type de chirurgie, métabolisme, …).
Les chirurgiens autorisent la reprise de tous les sports de façon progressive.
Après cette chirurgie et sa rééducation, votre boîte à outils doit vous permettre :
- De maintenir une bonne ouverture et fermeture buccale (contrôle, axes, amplitudes)
- De sentir lorsque votre sphère maxillofaciale est crispée (stress)
- De détendre les tensions autour de votre mâchoire si nécessaire (automassage, exercices respiratoires)
- De garder une bonne respiration (respiration nasale)
- De surveiller que vous gardez une bonne mastication (50/50 de chaque cotés)
- D’éviter la mise en place de parafonctions
Quand est-ce que je peux reprendre le sport ?
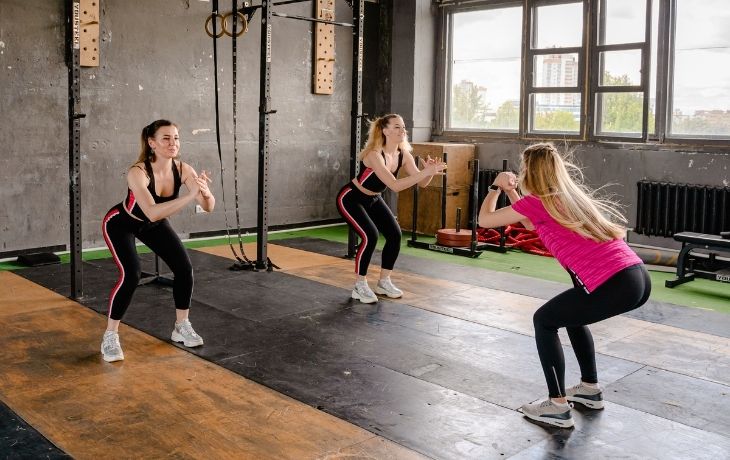
Tout d’abord il faut se poser la question du type de sport. En effet dans la majorité des sports on observe :
- Un travail et/ou une mise en tension des muscles intéressants la sphère maxillo-faciale
- Beaucoup de sports engendrent des impacts et des vibrations pouvant être ressentis au niveau de votre mâchoire
- Certains sports présentent plus de risque de chute que d’autres
La reprise du sport reste toujours déterminée par votre chirurgien. Lui seul a pu faire un état des lieux complet de son travail.
En général, avant 3 mois les chirurgiens interdisent la reprise des sports de contacts et les sports avec des risques de chutes (ex : vélo).
Continuer à bouger directement après l'opération
Avant 3 mois, il faut prendre en compte la mise en tension de tous les muscles ayant une action sur votre mâchoire, et donc éventuellement sur vos traits de fractures. On pense aux muscles situés au niveau de la gorge, de la face et du cou.
Par exemple juste après l’opération si vous faites un squat profond, même si cela est simple pour vous, vous allez certainement sentir le recrutement des muscles de votre mâchoire durant la remontée. Vous pouvez ainsi comprendre pourquoi la musculation n’est, dans un premier temps pas conseillée. Gardez en tête que ce n’est pas parce que vous travaillez un élément éloigné de votre mâchoire que cette dernière n’est pas engagée dans le mouvement.
Cependant bouger, favorise la cicatrisation, évite la sédentarisation et ses effets négatifs. Le mouvement est aussi le premier élément à pouvoir lutter contre un état dépressif pouvant être observé en post-opératoire. Il faut donc bouger dès que possible en fonction de ses possibilités, tout en surveillant la mise en tension engendrer au niveau de la mâchoire.
Conclusion
Dans le cadre de chirurgie du maxillaire avec mise de plaque, il est possible de retirer les plaques si le patient le désir. Il n’y a pas d’indication pour les retirer, sauf infection. Même dans le cadre de sport de combat. Ces plaques sont en titane donc présentent peu d’allergie.